【激しい頭痛】くも膜下出血の原因や危険な前兆とは?対処法について
投稿日: 2023年01月27日 | 更新日: 2024年08月05日

くも膜下出血は、死亡率が高く後遺症が残る割合も高い重篤な病気です。
その原因の多くは脳動脈瘤の破裂です。
発症した場合は可能な限り早期(できれば24時間、遅くとも72時間以内)に再破裂を予防するための処置を受ける必要があります。
恐ろしい病気ですが、正しい知識を身に着けておくことで迅速な対応や予防が可能となります。
今回はくも膜下出血の症状や、前兆、治療方法について詳しくご説明します。
解熱剤のことなら家来るドクターに相談△
現在は、愛知で救急往診可能!
目次
くも膜下出血の原因
くも膜下出血の原因は脳動脈瘤(動脈にできたこぶ)の破裂です。
これがくも膜下出血の原因の8割を占めています。
その他、以下などの原因が続きます。
- 脳動脈解離(何らかの原因で動脈の壁内に出血が起こり壁が裂ける病気)
- 脳動静脈奇形(動脈と静脈が毛細血管を介さず直接つながる生まれつきの病気)
- 脳動静脈瘻(ケガなどで動脈と静脈が毛細血管を介さず直接つながる病気)
- 特発性(原因不明)
発生率は10万人あたり29人程度と考えられています。
そのほとんどは脳動脈瘤破裂が原因です。
今回は脳動脈瘤破裂によるくも膜下出血を中心に解説をしています。
関連記事:心筋梗塞の危険な前兆と症状|後の生活や後遺症について
女性が男性よりもくも膜下出血になりやすいのはなぜ?

くも膜下出血は女性の方が男性の2.3倍発症しやすいとされています。
特に70歳以上では2.9倍と高く、特に閉経後の高齢女性が発症しやすいと言われています。
ただし、くも膜下出血の全てが女性に多いという訳ではありません。
その主要な原因である脳動脈瘤破裂が女性に多いということがわかってきています。
この性差を生んでいる主な原因として女性ホルモンの関係が指摘されています。
特に閉経後の女性のエストロゲン低下が脳動脈瘤形成のリスクを上昇させていると考えられています。
脳動脈瘤の形成には血管壁に生じる局所的な炎症が関与していると考えられています。
エストロゲンと血管壁にあるエストロゲン受容体が相互に作用することによって血管壁の炎症が抑えられています。
閉経後にエストロゲンが低下すると血管壁の炎症の抑制が弱まって血管壁がもろくなり、脳動脈瘤を形成しやすくなると言われています。
このため、閉経後の女性で脳動脈瘤を起こす人が多く、脳動脈瘤破裂によるくも膜下出血も男性の2倍以上と高くなっているのです。
解熱剤のことなら家来るドクターに相談△
現在は、愛知で救急往診可能!
くも膜下出血の症状

くも膜下出血の症状として最も重要なものは、「突然」かつ「激烈」な頭痛です。
「雷鳴様頭痛」と呼ばれ、文字通り、雷に打たれたような頭痛が突然生じます。
一般的な医学の教科書では「突然誰かにバットで後ろから殴られたような痛み」とされています。
しかし、患者さんがこのような表現をされることはあまりません。
何時何分頃と明確にわかるほど突然の強い頭痛であればくも膜下出血が強く疑われます。
これに伴う症状としては、以下などがあります。
- 吐き気
- 嘔吐
- けいれん
- 首の痛み
- 意識消失
他の脳卒中(脳梗塞や脳出血)とは異なり、麻痺や構音障害(ろれつが回らない)といった症状が出ることはあまりありません。
とにかく重要なのは突然かつ強烈な頭痛です。
関連記事:心不全について!もしものために知っておきたい心不全の種類や症状、治療について
くも膜下出血かもしれない危険な前兆

くも膜下出血の前兆もやはり頭痛として現れることが多いです。
これは警告出血と呼ばれ、その時点では頭痛が治まっても実は小さなくも膜下出血が生じています。
数日から1ヶ月以内に本格的なくも膜下出血を発症するということがあります。
この警告出血は、くも膜下出血の患者さんの15〜60%に認められます。
その他、脳動脈解離による解離性脳動脈瘤(動脈の壁が裂けて血液が壁内に入り込みこぶ状に膨れる病気)がくも膜下出血の原因となることもあります。
この場合は後頚部から後頭部にかけての引き裂かれるような痛みが生じることが多く、くも膜下出血の前兆になりうると考えられます。
以下のチェックリストに当てはまる症状が出た場合は、くも膜下出血を起こしている可能性が考えられます。
□ 突然かつ強烈な頭痛 (短時間で収まる場合も含む)
□ 後頚部から後頭部にかけての引き裂かれるような突然の痛み
□ 突然物が二重に見える(この症状は変動があっても完全には収まらないことが多い)
□ 突然目の動きが悪くなる(上下左右に動かしてみて、どちらか片側の眼球だけが動かない)
解熱剤のことなら家来るドクターに相談△
現在は、愛知で救急往診可能!
くも膜下出血かもしれないと思ったらすぐに救急車や救急外来を呼ぶべき理由

くも膜下出血は、適切な治療を行わなければ「高確率で死亡するか後遺症が残る」病気です。
そのため、疑わしい症状の場合はすぐに救急受診する必要があります。
先程チェックリストような危険な徴候の場合は救急車を呼んでいただいて問題ありません。
高確率で死亡するか後遺症が残ると言いましたが、一般的にくも膜下出血になった方は、1/3が死亡、1/3に後遺症が残り、1/3だけが社会復帰できると言われています。
他のデータでは、20%近くは病院に到着するまでに死亡し、くも膜下出血による総死亡率は50%を超えるとされています。
そのくらい重篤な病気であり、社会復帰できる方はわずか30%程度なのです。
これほど重篤である理由は、くも膜下出血の原因である脳動脈瘤の破裂(破裂脳動脈瘤)は一旦おさまっていても再破裂しやすく、再破裂すると重症化しやすいということが挙げられます。
破裂脳動脈瘤に対して手術をせずに様子をみた場合、最初の1ヶ月で20〜30%が再破裂して重症化するとされています。
また、この再破裂は発症早期のほうが起こりやすく、24時間以内に14〜17%、そのうち87〜92%は発症6時間以内に起こるとされています。
そのため、くも膜下出血治療の第一歩は破裂脳動脈瘤に対して少しでも早く適切な処置を行って再破裂を防ぐことです。
くも膜下出血を疑ったらすぐに救急受診し、専門的な治療を受ける必要があります。
関連記事:小児てんかんの発作が出た時の正しい対応|原因や種類、緊急性の高い場合についても解説
くも膜下出血の手術や治療について
くも膜下出血の治療は時期によって異なるため、3つに分けて解説します。
その3つとは、
- 発症直後
- 発症から2週間
- 発症から2週間以降
です。
1.発症直後の治療
発症直後には先程解説したとおり、破裂動脈瘤の再破裂を防ぐための手術治療が必要となります。
手術は主に、開頭手術と血管内治療の2つに分かれます。
どちらが行われるかについては、以下などを総合的に判断して決定されるため、どちらの治療を行うべきかを一概に決めることはできません。
- 脳血管のどの場所の動脈瘤が破裂したか
- 動脈瘤のサイズや形態がどちらの治療に向いているか
- 出血量や意識レベルはどの程度か
- 治療を行う施設がどちらの治療を得意としているか
それぞれの治療の特徴について簡単にまとめます。
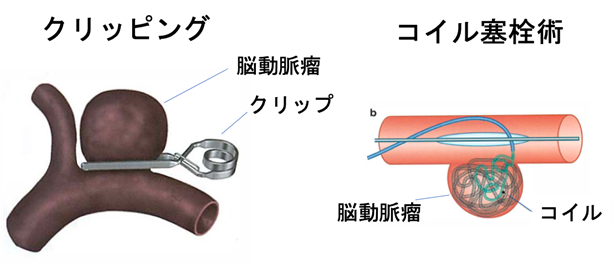
開頭手術
開頭手術は、開頭クリッピング術と呼ばれます。
破裂した動脈瘤の根本をクリップで挟むことによって血液の流入を抑えて止血する処置です。
こちらは全身麻酔で行われます。
脳の溝を分けながら動脈瘤へと到達します。
動脈瘤に到達するまでに何らかの原因で再破裂してしまった場合は、その後クリップをしっかりとかけて止血できたとしても、手術前より状態が悪化してしまう可能性があります。
また、脳を直接触るため脳挫傷や脳出血などといった合併症のリスクもあります。
血管内治療
血管内治療は、コイル塞栓術と呼ばれます。
破裂した動脈瘤の中に柔らかい金属でできたコイルをいくつも詰めることで動脈瘤内の空間をなくして止血する処置です。
こちらは局所麻酔で行われる場合と全身麻酔で行われる場合があります。
開頭手術と同様、十分にコイルを詰めるまでに再破裂してしまった場合、術前より状態が悪化する可能性があります。
その他、カテーテルやそれを誘導するワイヤー、コイルなどが動脈瘤の壁や脳血管の壁を貫いて頭蓋内出血を起こしてしまう。
血管の中に異物(コイル)を入れるため、そこに血栓ができてしまいその血栓によって脳梗塞を発症してしまう。
などといった合併症のリスクがあります。
いずれの治療もメリット・デメリットがあり、それらを加味してどちらを行うか決定されます。
いずれにしても発症早期に再破裂予防のための手術を行うという点では同じです。
NS NOW 1巻・12巻より改変
発症から2週間
くも膜下出血は、早期に再破裂を予防できたとしても予後が悪い場合があります。
これはくも膜下出血の合併症の1つである脳血管攣縮(れんしゅく)が関係しています。
脳血管攣縮とは、脳の血管が通常よりも細く縮んでしまうことを指します。
水が流れているホースを脳血管だとして、そのホースの真ん中部分を強く握りしめた時を想像してみてください。
握りしめた先の水の流れは遅く弱くなりますよね?
この握りしめた部分が脳血管攣縮の起こっている部分、その先の流れはその脳血管攣縮が起きている血管の末梢の血流です。
脳血管攣縮が起こると末梢の血流が悪くなり、その血管で栄養されている脳組織が血流不足に陥り、ひどいときには脳梗塞に至ります。
症状は、脳のどの場所の血管が侵されるかによって変わります。
麻痺や構音障害(ろれつが回らない)、失語(言葉が出てこない・うまく話せない)などといった症状が出る可能性があります。
さらに、脳梗塞に至ってしまった場合には後遺症が残ります。
この脳血管攣縮が起こりやすい時期というのが発症後4〜14日と言われています。
再破裂を予防する手術を行った後はこの脳血管攣縮のための治療を行います。
基本的には、血液をさらさらにしたり脳の血管を拡張させたりするような薬を内服や点滴によって投与します。
これらの治療を行っていても脳血管攣縮が起こってしまって対処できない場合は、以下処置を行います。
- カテーテルによって脳血管攣縮が起こっている場所のすぐ近くから血管を拡張させる薬を使用
- バルーンという風船のように膨らむ機器を用いて直接狭くなっている血管を拡張する処置
この脳血管攣縮が起こりやすい時期を脳血管攣縮期と呼びます。
脳血管攣縮期を問題なく乗り切れるかどうかで後遺症の程度に大きく関わってくるので、この時期は油断ができません。
3.発症から2週間以降
発症から2週間以降は、リハビリが必要な場合はリハビリが中心となります。
リハビリがほとんど必要ないほど順調に経過した場合にはそのまま退院となります。
いずれにおいても注意しておかなければならない、くも膜下出血のもう1つの合併症があります。
それが水頭症です。
その名の通り、頭に水が溜まることで認知機能障害・歩行障害・尿失禁などの症状をきたしてしまう病気です。
くも膜下出血で血液が溜まるくも膜下腔と呼ばれる空間は、脳から脊髄にかけて循環している脳脊髄液(のうせきずいえき)(*1)の産生と吸収の役割を担っています。
発症すると、この産生と吸収のバランスが崩れて脳脊髄液が溜まりやすくなることがあります。
発症から約1ヶ月後に発症することが多く、歩行が遅くなった、記憶力が悪くなったなどといった症状で気付かれます。
水頭症は残念ながら薬で治療することは困難です。
脳に溜まっている水をお腹の中や血管の中に逃がしてあげるシャント手術が必要になります。
水頭症は適切に治療を行えば回復することがほとんどなのでそれほど心配はいりません。
|
脳脊髄液(のうせきずいえき)(*1)=脳室系とクモ膜下腔を満たす、リンパ液のように無色透明な液体
|
解熱剤のことなら家来るドクターに相談△
現在は、愛知で救急往診可能!
くも膜下出血の予防法
くも膜下出血の最大の予防法は、原因となる脳動脈瘤を破裂前に見つけることです。
これは脳ドックを定期的に受診することで可能となります。
破裂前の脳動脈瘤を見つけたら全て手術をしなければいけないという訳ではありません。
高血圧を予防しながら経過観察を行う場合もあります。
いずれにしても、脳動脈瘤がある場合はくも膜下出血にならないように適切に管理し経過観察することが必要です。
なので定期的に脳ドックを受診して、原因となる脳動脈瘤がないか確認することが最大の予防になるといえます。
特にリスクが高い閉経後の女性は脳ドックを受診されると良いでしょう。
また、脳動脈瘤は家族性にできやすい人がいることも知られています。
ご家族に脳動脈瘤のある方やくも膜下出血を起こした方がおられる場合は、是非とも脳ドックの受診をおすすめします。
関連記事:【緊急性の高い食物アレルギー】アナフィラキシーショックの対応法
病院や家来るドクター(往診)でできる治療
くも膜下出血は、頭部CTによる検査や、必要に応じてMRIやカテーテル検査などの追加の検査を行い、適切に治療する必要があります。
発症早期に脳神経外科の専門医のいる病院で診察・治療を受けることで症状の悪化を最小限に防ぐことができる可能性があります。
そのため、家来るドクターではくも膜下出血の急性期治療を行うことはできません。
症状から、救急の要請が必要かどうかの判断を行うことが可能です。
実際に症状が出現した際に救急要請を行うべきかなど、判断にお困りの際はお気軽にご相談ください。
解熱剤のことなら家来るドクターに相談△
現在は、愛知で救急往診可能!
まとめ
今回はくも膜下出血の症状や、前兆、治療方法について解説しました。
くも膜下出血は発症すると非常に重篤な病気です。
発症するまでにある程度の予防は可能な病気です。
発症した場合も迅速に救急受診することで少しでも良い治療につなげるということが重要となります。
参考文献
・脳神経外科学 第12版 太田富雄ら 金芳堂
・ NS NOW 1巻 テント上動脈瘤 塩川芳昭ら MEDICAL VIEW
・NS NOW 12巻 初歩から学ぶ脳血管内手術 塩川芳昭ら MEDICAL VIEW
執筆者

経歴
- 三重大学医学部医学科 卒業
- 四日市羽津医療センター
- 西春内科・在宅クリニック
- 千葉内科・在宅クリニック 院長